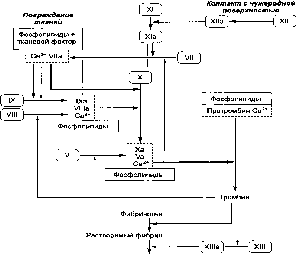
Геморрагический синдром — это клинический комплекс, характеризующийся повышенной склонностью к кровоизлияниям в коже и слизистых оболочках, что указывает на нарушения в системе гемостаза. Понимание патогенеза синдрома важно для диагностики и лечения заболеваний, связанных с нарушением свертываемости крови. В статье рассмотрим основные механизмы, приводящие к геморрагическому синдрому, а также их клинические проявления и значение для практической медицины.
Клиническая характеристика [ править | править код ]
Существует пять основных типов геморрагического синдрома.
- Гематомный. Этот тип характеризуется недостатком факторов свёртывания крови VIII, IX и XI. Он типичен для гемофилии А и В и проявляется болезненными, напряжёнными кровоизлияниями в мягкие ткани и суставы, что со временем приводит к ухудшению функций опорно-двигательного аппарата. Кровотечения возникают с задержкой, спустя несколько часов после травмы.
- Петехиально-пятнистый (синячковый). Дефицит факторов II, V и X свёртывания крови приводит к этому типу. Он наблюдается при тромбоцитопении, тромбоцитопатии и нарушениях свёртывающей системы, таких как гипо- и дисфибриногенемия, а также наследственный дефицит факторов свёртывания.
- Смешанный (микроциркуляторно-гематомный). Этот тип развивается при значительном дефиците факторов протромбинового комплекса и фактора XIII, болезни Виллебранда, ДВС-синдроме, а также при передозировке антикоагулянтов и тромболитиков. Он характеризуется сочетанием петехиально-пятнистых геморрагий на коже и крупных гематом в забрюшинном пространстве и стенке кишечника. В отличие от гематомного типа, кровоизлияния в суставы происходят крайне редко, а синяки могут быть большими и болезненными. Также может наблюдаться дефицит VII фактора свёртывания.
- Васкулито-пурпурный тип. Этот тип возникает при инфекционных и иммунных васкулитах и может быстро перейти в ДВС-синдром. Он проявляется геморрагиями в виде сыпи или эритемы на воспалительной основе, а также возможным развитием нефрита и кишечного кровотечения.
- Ангиоматозный тип. Он развивается в областях телеангиэктазий, ангиом и артериовенозных шунтов, проявляясь упорными локальными геморрагиями, связанными с сосудистой патологией.
По характерным признакам геморрагических проявлений можно с определённой вероятностью предположить наличие патологии сосудисто-тромбоцитарного или коагуляционного звена гемостаза.
Признаки нарушений сосудисто-тромбоцитарного и коагуляционного гемостаза:
| Клинический признак | Изменения коагуляционного | |
|---|---|---|
| Петехии | Редки | Характерны |
| Расслаивающие гематомы | Характерны | Редки |
| Поверхностные экхимозы | Чаще большие одиночные | Обычно небольшие множественные |
| Гемартрозы | Характерны | Редки |
| Запаздывающая кровоточивость | Обычна | Редка |
| Кровотечение из порезов и царапин | Минимальное | Длительное, часто интенсивное |
| Пол пациентов | 80-90 % у мужчин | Несколько чаще у женщин |
| Указание на семейный анамнез | Часто | Крайне редко |
Первым шагом в дифференциальной диагностике геморрагического синдрома является подсчёт тромбоцитов в периферической крови и проведение простых коагуляционных тестов.
Геморрагические заболевания и синдромы делятся на наследственные и приобретённые формы.
Наследственные формы связаны с генетически обусловленными патологическими изменениями сосудистой стенки, аномалиями мегакариоцитов, тромбоцитов, адгезивных белков плазмы и факторами свёртывания крови.
Приобретённые формы чаще всего возникают из-за:
- Поражения кровеносных сосудов различной этиологии, включая иммунные, иммунокомплексные, токсикоинфекционные и дисметаболические факторы;
- Поражения мегакариоцитов и тромбоцитов;
- Патологии адгезивных белков плазмы и факторов свёртывания;
- Многофакторных нарушений свёртывающей системы крови (острые синдромы ДВС).
Геморрагический синдром представляет собой клинический комплекс, характеризующийся повышенной предрасположенностью к кровотечениям. Врачи отмечают, что патогенез данного состояния может быть многообразным и включает как сосудистые, так и тромбоцитарные нарушения. Одной из основных причин геморрагического синдрома являются нарушения в системе гемостаза, что может быть вызвано как наследственными, так и приобретенными факторами.
Врачи подчеркивают, что важно учитывать влияние различных заболеваний, таких как тромбоцитопения, коагулопатии и васкулиты, на развитие синдрома. Также стоит отметить, что геморрагический синдром может быть следствием инфекционных процессов, токсических воздействий или аутоиммунных заболеваний. В связи с этим, диагностика и лечение требуют комплексного подхода, включающего как лабораторные исследования, так и клиническую оценку состояния пациента. Важно своевременно выявлять и корректировать причины, чтобы предотвратить серьезные осложнения.

Классификация
По патогенезу выделяют несколько категорий геморрагических заболеваний и синдромов.
• Первичные поражения сосудистой стенки, которые могут привести к вторичным нарушениям коагуляции и тромбоцитов. В эту группу входят наследственная геморрагическая телеангиэктазия Рандю—Ослера, синдром Элерса—Данло, синдром Марфана, гигантские гемангиомы при синдроме Казабаха—Мерритт, геморрагический васкулит Шёнляйна—Геноха, а также эритемы, геморрагические лихорадки и гиповитаминозы С и В.
• Первичные поражения мегакариоцитарно-тромбоцитарной системы:
Тромбоцитопении: перераспределение тромбоцитов и их накопление в селезёнке; повышенное разрушение (например, при системной красной волчанке); идиопатическая тромбоцитопеническая пурпура; повышенное потребление тромбоцитов и образование тромбов (ДВС, тромбоцитопеническая пурпура); применение некоторых лекарств.
Тромбоцитопатии: состояния, при которых наблюдаются аномалии тромбоцитов и/или нарушения их функций. Наиболее известные из них — тромбоастения Глянцманна и болезнь фон Виллебранда.
• Нарушения свёртывания крови (коагулопатии):
наследственные коагулопатии: гемофилия А, гемофилия В, болезнь фон Виллебранда, дефицит факторов свёртывания;
приобретённые коагулопатии: витамин К-зависимые коагулопатии (возникают при недостаточности функции печени, нарушении всасывания витамина К, алиментарной недостаточности витамина К, приёме некоторых препаратов, таких как кумарин), ДВС, патологии печени (приводящие к дефициту факторов свёртывания), патологические ингибиторы свёртывания (например, «волчаночный» антикоагулянт);
нарушения стабилизации фибрина, повышенный фибринолиз, включая лечение антикоагулянтами и фибринолитиками (стрептокиназой, урокиназой, алтеплазой и др.);
другие приобретённые расстройства свёртывания: дефицит факторов свёртывания может возникать при соматических заболеваниях (например, при амилоидозе — дефицит фактора X).
• Комплексные нарушения различных звеньев свёртывающей системы крови (острые синдромы ДВС).
Отдельной группой выделяются различные формы так называемой искусственной кровоточивости, вызванной самими пациентами (например, при психических расстройствах) через механическую травматизацию тканей (нащипывание или насасывание синяков, травмирование слизистых оболочек и т.д.), приёмом препаратов с геморрагическим действием (чаще всего антикоагулянтов непрямого действия: кумаринов, фенилина и др.), самоистязанием или садизмом.
Существуют различные типы кровоточивости.
Капиллярный, или микроциркуляторный (петехиально-синячковый) тип кровоточивости проявляется петехиальными высыпаниями, синяками и экхимозами на коже и слизистых оболочках. Часто сопровождается повышенной кровоточивостью слизистых (носовые кровотечения, меноррагии). Возможны серьёзные кровоизлияния в головной мозг. Этот тип кровоточивости характерен для тромбоцитопений и тромбоцитопатий, болезни фон Виллебранда, недостаточности факторов протромбинового комплекса (VII, X, V и II), некоторых форм гипо- и дисфибриногенемий, а также умеренной передозировки антикоагулянтов. При наследственных тромбоцитопатиях обычно наблюдается синячковый тип кровоточивости, петехиальная сыпь не характерна.
Гематомный тип кровоточивости характеризуется болезненными, напряжёнными кровоизлияниями в подкожную клетчатку, мышцы, крупные суставы, брюшину и забрюшинное пространство. Гематомы могут вызывать сжатие нервов, разрушение хрящей и костной ткани, нарушая функции опорно-двигательного аппарата. Иногда возникают почечные и желудочно-кишечные кровотечения. Характерны длительные кровотечения при порезах, ранениях, после удаления зубов и хирургических вмешательств, что часто приводит к анемии. Этот тип кровоточивости наблюдается при некоторых наследственных нарушениях свёртывания крови (гемофилия А и В, выраженная недостаточность фактора VII), приобретённых коагулопатиях с ингибиторами факторов VIII, IX, VIII+V, и при передозировке антикоагулянтов, а также при наследственной тромбоцитопатии с отсутствием 3-го пластиночного фактора.
Смешанный капиллярно-гематомный тип кровоточивости характеризуется сочетанием петехиально-синячковых высыпаний с обширными плотными кровоизлияниями и гематомами. Наблюдается при наследственных (выраженная недостаточность факторов VII и XIII, тяжёлая форма болезни фон Виллебранда) и приобретённых (острые синдромы ДВС, значительная передозировка антикоагулянтов) нарушениях.
Васкулитно-пурпурный тип кровоточивости проявляется геморрагическими или эритематозными высыпаниями (воспалительного характера), возможны нефрит и кишечные кровотечения; наблюдаются при инфекционных и иммунных васкулитах.
Ангиоматозный тип кровоточивости характеризуется упорными, строго локализованными и связанными с сосудистой патологией кровотечениями. Наблюдается при телеангиэктазиях, ангиомах, артериовенозных шунтах.
- Апатия
- Боль в суставах
- Внутреннее кровотечение
- Внутрисуставные кровотечения
- Гематомы
- Желтуха
- Жидкий стул
- Кровоизлияния в мышцах
- Кровоточивость десен
- Маточное кровотечение
- Носовые кровотечения
- Ограничение подвижности сустава
- Отечность сустава
- Петехиальное кровоизлияние
- Потемнение кала
- Рвота с кровью
- Слабость
Геморрагический синдром представляет собой патологическое состояние, которое характеризуется повышенной кровоточивостью сосудов и возникает в результате нарушения гомеостаза. Признаки этой патологии включают появление кровоизлияний на коже и слизистых, а также развитие внутренних кровотечений. Заболевание может проявиться в любом возрасте — как у новорождённых, так и у пожилых людей. Выделяют острую и хроническую формы этого состояния. При остром течении у детей или взрослых необходима неотложная медицинская помощь, в то время как хроническая форма требует комплексного лечения.
| Аспект | Определение | Патогенетические механизмы |
|---|---|---|
| Понятие геморрагического синдрома | Совокупность симптомов, характеризующихся повышенной кровоточивостью, обусловленной нарушениями в системе гемостаза. | Нарушение одного или нескольких звеньев гемостаза: сосудистого, тромбоцитарного, коагуляционного или фибринолитического. |
| Классификация по патогенезу | Разделение геморрагического синдрома на группы в зависимости от основного механизма нарушения гемостаза. | 1. Сосудистые нарушения (вазопатии): Повышенная проницаемость и ломкость сосудистой стенки. 2. Тромбоцитопении/тромбоцитопатии: Недостаточное количество или функциональная неполноценность тромбоцитов. 3. Коагулопатии: Дефицит или нарушение функции факторов свертывания крови. 4. Фибринолитические нарушения: Избыточная активация фибринолиза, приводящая к разрушению тромбов. 5. Комбинированные нарушения: Сочетание нескольких механизмов. |
| Основные патогенетические звенья | Конкретные процессы, приводящие к нарушению гемостаза и развитию кровоточивости. | 1. Нарушение целостности сосудистой стенки: Воспаление, травма, авитаминозы (например, дефицит витамина С), генетические дефекты коллагена. 2. Дефекты первичного гемостаза: * Тромбоцитопения: Снижение продукции (аплазия костного мозга, химиотерапия), повышенное разрушение (иммунные тромбоцитопении, ДВС-синдром), секвестрация (спленомегалия). * Тромбоцитопатии: Нарушение адгезии (болезнь Виллебранда), агрегации (тромбастения Гланцмана), секреции (синдром Бернара-Сулье). 3. Дефекты вторичного гемостаза (коагулопатии): * Наследственные: Гемофилия А (дефицит VIII фактора), гемофилия В (дефицит IX фактора), болезнь Виллебранда (дефицит фактора Виллебранда). * Приобретенные: Дефицит витамина К (нарушение синтеза II, VII, IX, X факторов), заболевания печени (снижение синтеза факторов), ДВС-синдром (потребление факторов), антикоагулянтная терапия. 4. Нарушения фибринолиза: * Первичный гиперфибринолиз: Избыточная активация плазминогена. * Вторичный гиперфибринолиз: Как часть ДВС-синдрома. |
Причины
Сложно в простых словах объяснить сложные процессы, связанные с кроветворением и их изменениями, что приводит к развитию геморрагического синдрома. Если рассмотреть механизм этих нарушений, то в его основе лежат аномалии клеточной структуры сосудов, расстройства коагуляции, а также проблемы с ферментной активностью и функцией кровяных элементов, отвечающих за свёртывание.
Медицинские специалисты выделяют ряд заболеваний, при которых у человека значительно возрастает риск развития геморрагического синдрома. В частности, это патологическое состояние может возникнуть при гепатите, некоторых формах онкологии, тяжёлых вирусных инфекциях, циррозе печени, а также при недостатке протромбина в крови, гемофилии, лейкозах и васкулитах.
Существует две основные формы этого заболевания:
- врождённая (первичная);
- вторичная (приобретённая).
Для наследственных (врождённых) патологий характерно наличие генетической предрасположенности. То есть в организме человека уже присутствует дефектный ген, который может спровоцировать геморрагический синдром в любом возрасте — от детского до взрослого. Приобретённые патологии кроветворения, как правило, связаны с повреждением стенок сосудов, вызванным аутоиммунными процессами, химической интоксикацией, воспалением или механическими травмами.
К основным причинам, способствующим развитию данного патологического состояния, относятся:
Чтобы разобраться в причинах заболевания, необходимо понять, что такое вазопатии и другие патологические изменения в системе крови. Вазопатии могут быть вызваны интенсивными воспалительными процессами и генетическими дефектами, и они характеризуются повышенной проницаемостью сосудистых стенок. Тромбоцитопатия возникает, когда функции тромбоцитов нарушены, несмотря на их достаточное количество в крови. Это может происходить как из-за генетических мутаций, так и в результате механического, биологического или химического воздействия на организм как взрослых, так и детей. Тромбоцитопения, в свою очередь, характеризуется снижением количества тромбоцитов в крови при сохранении их функций. Такое состояние может быть следствием аутоиммунных процессов, а также возникать из-за тяжёлых интоксикаций, инфекций, онкологических заболеваний, злоупотребления лекарственными средствами и воздействия радиации.
Часто геморрагический синдром развивается при циррозе печени. Это связано с тем, что при данной болезни происходит комплексное поражение сосудов, что сопровождается их расширением. В результате могут появляться такие симптомы, как синяки на коже, кровотечения из пищевода, матки, дёсен и носа. Развитие геморрагического синдрома при циррозе печени также обусловлено нарушением её функциональности, что мешает органу участвовать в процессе выработки веществ, влияющих на свёртываемость крови.

Разновидности
В современной медицине выделяют пять основных форм заболевания, которые могут проявляться как у детей, так и у взрослых. Однако геморрагический синдром у новорождённых представляет собой отёчно-геморрагическую форму, которая выделяется среди остальных.
Среди видов синдрома можно выделить следующие:
- гематомный – возникает из-за заболеваний крови, связанных с генетическими мутациями. При этой форме наблюдаются обширные кровотечения, возникающие в результате травм мягких тканей, что приводит к образованию синяков, отёков и припухлостей на коже;
- петехиально-пятнистый – вызван наследственными и приобретёнными нарушениями гемостаза, что приводит к проблемам со свёртываемостью крови. У пациентов появляются синяки различного размера на теле;
- пурпурный – обычно связан с различными васкулитами. Его проявления включают эритемы на коже, а также развитие нефритов и внутренних кровотечений, в частности из органов, таких как печень и кишечник;
- микроциркуляторный – возникает при болезни Виллебранда, ДВС-синдроме и при передозировке определённых медикаментов, влияющих на систему кроветворения. Симптомы включают геморрагические кровоизлияния на коже в виде петехий и образование крупных гематом в области забрюшинного пространства;
- ангиоматозный – проявляется в участках с сосудистыми патологиями. Характеризуется длительными кровотечениями с определённой локализацией.
Отёчно-геморрагический синдром сопровождается изменениями в лёгких, что приводит к дыхательной недостаточности у новорождённых, а также выделению кровавой пены из дыхательных путей. Таким детям необходима срочная медицинская помощь, так как без неё существует высокая вероятность летального исхода. Основной причиной ухудшения состояния при этой форме заболевания является гипоксия плода в утробе матери.
Симптомы
В клинической картине заболевания особое внимание привлекает кожный синдром, который проявляется в виде петехиальных кровоизлияний на коже и слизистых оболочках, а также образованием гематом различного размера по всему телу. Обычно такие проявления возникают после даже незначительных травматических воздействий.
Еще одним характерным симптомом являются кровотечения, которые могут возникать в различных местах. Кровотечения могут наблюдаться:
- из носа;
- из дёсен;
- из пищевода и других внутренних органов;
- из матки.
Кроме того, кровоизлияния могут происходить в суставах и мышцах, что приводит к ограничению подвижности и отёчности, а также может спровоцировать воспалительный процесс. В некоторых случаях, например, при накоплении крови в суставах, наблюдается выраженный болевой синдром.
При развитии геморрагического синдрома на фоне цирроза печени можно отметить следующие симптомы:
- общая слабость и апатия;
- рвота с примесями венозной крови;
- тёмный жидкий стул (мелена);
- желтуха.
Часто пациенты с циррозом печени, осложнённым геморрагическим синдромом, умирают от желудочно-кишечных кровотечений. Поэтому ранняя диагностика данного состояния значительно увеличивает шансы на выздоровление.

Диагностика и лечение
Диагностика направлена на выявление причин, способствующих развитию патологии, и на дальнейшее эффективное устранение этих причин. Однако в случае острого течения заболевания часто требуется экстренная помощь, направленная на остановку кровотечений и восстановление нормального гемостаза. Поэтому, если пациент находится в критическом состоянии, ему оказывается неотложная помощь, а диагностика осуществляется только после стабилизации его состояния.
В данном случае диагностика включает в себя сдачу лабораторных анализов, которые помогают получить полную картину состояния крови. Проводятся коагуляционные тесты, а иногда может быть назначена стернальная пункция. Лечение заболевания зависит от следующих факторов:
- стадии заболевания;
- причины его возникновения;
- степени тяжести процесса.
Как уже упоминалось, острые формы геморрагического синдрома в большинстве случаев требуют экстренной помощи. Для этого врачи устраняют источник кровотечения, используя криотерапию, гемостатическую терапию, а также хирургическое вмешательство или лазерную баротерапию. После остановки кровотечения или в тех случаях, когда экстренная помощь не требуется, пациентам с данным нарушением назначаются препараты, способствующие повышению свёртываемости крови.
При значительной кровопотере показана заместительная терапия — пациентам вводятся плазма и концентрат донорских тромбоцитов. Лечение также может включать применение гепарина, а в некоторых случаях — введение преднизолона.
Лечение геморрагического синдрома у пациентов с циррозом печени имеет свои особенности. В этом случае терапия будет направлена на остановку кровотечения, а также будет включать восстановительную и заместительную терапию. Кроме того, необходимо одновременно лечить основное заболевание.
В ситуациях, связанных с врождёнными гемофилиями, лечение не может быть полностью эффективным. Поэтому врачи применяют гормональные препараты для нормализации кровообразования, и таким пациентам требуется постоянная терапия для предотвращения осложнений, а также регулярное наблюдение врача.
Прогноз и осложнения
Прогноз геморрагического синдрома зависит от его причины, тяжести и своевременности оказания медицинской помощи. Важно отметить, что некоторые формы геморрагического синдрома могут быть острыми и угрожать жизни пациента, в то время как другие могут проявляться в хронической форме с менее выраженной симптоматикой.
При острых формах, таких как тромбоцитопеническая пурпура или гемофилия, прогноз может быть неблагоприятным без адекватного лечения. В таких случаях риск развития массивных кровотечений, как внутренних, так и наружных, значительно увеличивается. Например, у пациентов с тяжелой формой гемофилии может возникнуть угроза жизни из-за геморрагий в головной мозг или других жизненно важных органах.
Хронические формы геморрагического синдрома, такие как некоторые виды васкулитов или наследственные нарушения свертываемости крови, могут приводить к частым, но менее серьезным кровотечениям. В таких случаях пациенты могут вести относительно нормальный образ жизни, однако им необходимо постоянное наблюдение и профилактическое лечение для предотвращения обострений.
Осложнения геморрагического синдрома могут быть разнообразными и включают в себя:
- Кровотечения: как наружные (например, гематомы, носовые кровотечения), так и внутренние (кровотечения в желудочно-кишечном тракте, легких, головном мозге).
- Инфекции: при наличии открытых ран или после хирургических вмешательств, связанных с геморрагическим синдромом, увеличивается риск инфекционных осложнений.
- Анемия: хронические кровопотери могут приводить к железодефицитной анемии, что требует дополнительного лечения и коррекции.
- Тромбообразование: в некоторых случаях, особенно при лечении антикоагулянтами, может возникнуть риск тромбообразования, что также требует внимательного мониторинга.
Таким образом, прогноз и осложнения геморрагического синдрома зависят от множества факторов, включая этиологию, тяжесть состояния и адекватность лечения. Важно, чтобы пациенты с геморрагическим синдромом находились под постоянным наблюдением специалистов, что позволит своевременно выявлять и устранять возможные осложнения.
Профилактика
Геморрагического синдрома является важным аспектом в клинической практике, так как предотвращение его развития может существенно снизить риск серьезных осложнений и улучшить качество жизни пациентов. Основные направления профилактических мероприятий включают в себя как первичную, так и вторичную профилактику.
Первичная профилактика направлена на предотвращение возникновения геморрагического синдрома у здоровых людей или у лиц с высоким риском его развития. Ключевыми аспектами первичной профилактики являются:
- Образ жизни: Поддержание здорового образа жизни, включая сбалансированное питание, регулярные физические нагрузки и отказ от вредных привычек, таких как курение и злоупотребление алкоголем, может значительно снизить риск развития заболеваний, способствующих геморрагическому синдрому.
- Иммунизация: Вакцинация против инфекционных заболеваний, таких как вирусный гепатит и менингит, может помочь предотвратить инфекции, которые могут привести к геморрагическим проявлениям.
- Контроль хронических заболеваний: Регулярное наблюдение и лечение хронических заболеваний, таких как артериальная гипертензия и сахарный диабет, могут снизить риск развития геморрагического синдрома.
Вторичная профилактика направлена на предотвращение рецидивов геморрагического синдрома у пациентов, которые уже перенесли это состояние. Основные меры вторичной профилактики включают:
- Мониторинг состояния здоровья: Регулярные медицинские осмотры и лабораторные исследования помогают выявить ранние признаки рецидива и своевременно начать лечение.
- Коррекция терапии: У пациентов, принимающих антикоагулянты или другие препараты, повышающие риск геморрагии, необходимо регулярно пересматривать схему лечения и при необходимости корректировать дозировки.
- Обучение пациентов: Обучение пациентов о признаках и симптомах геморрагического синдрома, а также о том, как избежать триггеров, может помочь в раннем выявлении и предотвращении рецидивов.
Важно отметить, что геморрагического синдрома требует комплексного подхода, включающего как медицинские, так и социальные аспекты. Сотрудничество между медицинскими работниками, пациентами и их семьями играет ключевую роль в успешной реализации профилактических мероприятий.
Современные исследования и перспективы лечения
Геморрагический синдром представляет собой сложный патологический процесс, характеризующийся повышенной склонностью к кровотечениям, что может быть вызвано различными факторами, включая нарушения в системе гемостаза, сосудистые патологии и тромбоцитарные дисфункции. Современные исследования в этой области направлены на более глубокое понимание механизмов, лежащих в основе геморрагического синдрома, а также на разработку новых методов диагностики и лечения.
Одним из ключевых направлений исследований является изучение молекулярных и генетических механизмов, способствующих развитию геморрагического синдрома. Установлено, что генетические мутации, влияющие на синтез факторов свертывания крови, могут приводить к наследственным формам геморрагического синдрома, таким как гемофилия и болезнь Виллебранда. В последние годы активно исследуются новые молекулы и пути, которые могут быть задействованы в патогенезе этих заболеваний, что открывает перспективы для создания целевых терапий.
Кроме того, важным аспектом является изучение влияния воспалительных процессов на гемостаз. Исследования показывают, что хронические воспалительные заболевания могут приводить к дисфункции эндотелия и нарушению регуляции сосудистого тонуса, что, в свою очередь, способствует развитию геморрагического синдрома. Это открывает новые горизонты для применения противовоспалительных препаратов в лечении пациентов с геморрагическим синдромом.
В последние годы также наблюдается рост интереса к использованию новых технологий, таких как генотерапия и клеточная терапия, для лечения геморрагических состояний. Например, использование CRISPR-технологий для редактирования генов, ответственных за синтез факторов свертывания, может стать революционным подходом в лечении наследственных форм геморрагического синдрома.
На уровне клинической практики важным направлением является разработка и внедрение новых методов диагностики, позволяющих более точно и быстро выявлять геморрагические расстройства. Современные лабораторные тесты, такие как анализы на уровень тромбоцитов, факторы свертывания и тесты на активированное частичное тромбопластиновое время (aPTT), становятся более чувствительными и специфичными, что позволяет улучшить диагностику и мониторинг состояния пациентов.
Таким образом, современные исследования в области геморрагического синдрома открывают новые перспективы для диагностики и лечения. Понимание молекулярных механизмов, лежащих в основе заболевания, а также внедрение новых технологий и методов терапии могут значительно улучшить качество жизни пациентов и снизить риск серьезных осложнений, связанных с геморрагическими расстройствами.