Эктопический предсердный ритм — состояние, влияющее на сердечно-сосудистую систему. В статье рассмотрим его природу, причины возникновения и возможные последствия для здоровья. Понимание механизмов эктопического предсердного ритма поможет осознать важность регулярного мониторинга сердечной деятельности и обращения к специалистам при появлении симптомов. Эта информация будет полезна медицинским работникам и широкой аудитории, интересующейся кардиологией.
О чем речь?
Многие люди, столкнувшиеся с диагнозом предсердного ритма, не понимают, что это означает. У здорового человека существует единственный путь передачи электрических сигналов, который обеспечивает последовательное возбуждение всех частей сердца. Это приводит к эффективному сокращению и, как следствие, к адекватному выбросу крови в артерии.
Этот путь начинается в правом предсердии и затем проходит через проводящую систему к удалённым желудочкам. Однако по различным причинам синусовый узел может утратить способность генерировать электрические импульсы, необходимые для передачи сигналов к другим участкам сердца.
В результате происходит изменение механизма передачи сердечного возбуждения. Формируется альтернативное сокращение, что означает, что импульс возникает в ненадлежащем месте. Следует отметить, что предсердный ритм представляет собой возникновение необходимого возбуждения в любом участке сердца, но не в синусовом узле.
Эктопический предсердный ритм представляет собой аномальное сердечное сокращение, возникающее из предсердий, а не из синусового узла. Врачи отмечают, что это состояние может быть вызвано различными факторами, включая стресс, физическую нагрузку, а также наличие сердечно-сосудистых заболеваний. Эктопические сокращения могут проявляться в виде учащенного сердцебиения или перебоев в ритме, что иногда вызывает беспокойство у пациентов.
Специалисты подчеркивают, что в большинстве случаев такие ритмы не представляют серьезной угрозы для здоровья, однако требуют внимательного наблюдения. Важно провести диагностику, чтобы исключить более серьезные патологии. Лечение может включать изменение образа жизни, медикаментозную терапию или, в редких случаях, хирургическое вмешательство. Врачи рекомендуют пациентам не игнорировать симптомы и обращаться за медицинской помощью для получения квалифицированной оценки состояния.
https://youtube.com/watch?v=Q-doz_l16nE
Как возникает предсердный ритм
Вне пределов синусового узла возникает внешний импульс, который заставляет сердце сокращаться раньше, чем сигнал, поступающий от основного узла. Эта ситуация указывает на опережение второстепенного сокращения предсердий. Согласно теории повторного входа, параллельное возбуждение не происходит, что связано с локальной блокировкой нервных сигналов. В процессе активации в данной области возникает дополнительное внеочередное сокращение, которое нарушает основной сердечный ритм.
Некоторые теории предполагают, что предсердный импульс имеет эндокринную и вегетативную природу. Обычно это наблюдается у подростков или у взрослых, испытывающих гормональные изменения, которые могут быть связаны как с возрастом, так и с различными патологиями.
Кроме того, существует гипотеза о возникновении импульса, формируемого предсердиями в результате гипоксических и воспалительных процессов в миокарде. Эта патология может развиваться при частых воспалительных заболеваниях. Наблюдается, что у детей, страдающих от гриппа или ангины, увеличивается риск миокардита, что может привести к изменениям в предсердном сокращении.
Сердце, являющееся ключевой мышцей организма, обладает уникальной способностью сокращаться независимо от нервного импульса, поступающего от центральной нервной системы, которая контролирует деятельность нервно-гуморальной системы. Правильный маршрут начинается в области правого предсердия и затем распространяется по перегородке. Импульсы, которые не следуют этому маршруту, называются эктопическими.
| Аспект | Описание | Значение для пациента |
|---|---|---|
| Что это? | Эктопический предсердный ритм – это нарушение сердечного ритма, при котором электрический импульс, запускающий сокращение сердца, возникает не в синусовом узле (естественном водителе ритма), а в другом участке предсердий. | Может быть как случайной находкой, так и признаком основного заболевания. |
| Причины | Может быть вызван стрессом, усталостью, употреблением кофеина/алкоголя, курением, а также заболеваниями сердца (ишемическая болезнь, миокардит), легких (ХОБЛ), щитовидной железы (гипертиреоз) или электролитными нарушениями. | Важно выявить и устранить основную причину, если она есть. |
| Симптомы | Часто протекает бессимптомно. При наличии симптомов могут наблюдаться сердцебиение, ощущение «перебоев» в работе сердца, головокружение, слабость, одышка. | Симптомы могут быть тревожными, но не всегда указывают на серьезную патологию. |
| Диагностика | Основной метод – электрокардиография (ЭКГ). Также может потребоваться холтеровское мониторирование ЭКГ (суточное наблюдение), эхокардиография (УЗИ сердца) для оценки структуры сердца. | Точная диагностика позволяет определить характер нарушения и выбрать тактику лечения. |
| Лечение | В большинстве случаев, если ритм не вызывает симптомов и не связан с серьезными заболеваниями, специфического лечения не требуется. При наличии симптомов или основной патологии может быть назначена терапия основного заболевания, бета-блокаторы или другие антиаритмические препараты. | Лечение направлено на улучшение качества жизни и предотвращение возможных осложнений. |
| Прогноз | В большинстве случаев прогноз благоприятный, особенно если нет сопутствующих заболеваний сердца. Однако при наличии структурных изменений сердца или частых, выраженных эпизодах, требуется более тщательное наблюдение. | Прогноз зависит от причины и сопутствующих факторов. Регулярное наблюдение у кардиолога важно. |
Виды предсердного сокращения
В зависимости от нерегулярности интервалов, предсердный ритм может быть представлен следующими типами:
-
Экстрасистолия — это состояние, при котором возникают внеочередные сокращения сердца на фоне нормального ритма. Данная патология не всегда сопровождается выраженной клинической картиной. У здоровых людей экстрасистолия может возникать по различным причинам, и в таких случаях обращение к кардиологу не всегда необходимо. Симптомы могут включать страх, покалывание в области сердца или живота.
-
Мерцательная аритмия характеризуется частотой сердечных сокращений, достигающей 600 ударов в минуту. В этом состоянии предсердные мышцы теряют ритмичность, возникает мерцание с хаотичными сокращениями. Это приводит к тому, что желудочки сердца также теряют свой ритм. Данная форма аритмии является серьезной и может привести к инфаркту. Пациенты часто испытывают одышку, панические атаки, головокружение, потливость и страх смерти, иногда может произойти потеря сознания.
-
При миграции водителя ритма источник сердечных сокращений перемещается по предсердиям. В этом случае наблюдаются последовательные импульсы, исходящие из различных отделов предсердий. Пациенты могут испытывать тремор, страх и ощущение пустоты в желудке.
-
Предсердные трепетания проявляются частыми и регулярными сокращениями предсердий, а также систематическими сокращениями желудочков. В этом состоянии частота сердечных сокращений превышает 200 ударов в минуту. Пациенты обычно переносят это состояние легче, чем мерцательную аритмию, так как расстройства кровообращения выражены менее значительно. Симптомы включают учащенное сердцебиение, набухшие шейные вены, повышенную потливость и общую слабость.
https://youtube.com/watch?v=zT3PNrBQfWg
Как отличить предсердный ритм от синусового
Предсердный ритм может быть как медленным, так и замещающим. Он возникает при угнетении функции синусового узла, что приводит к тому, что сердце сокращается реже, чем обычно. Также существуют ускоренные импульсы, которые возникают из-за повышенной активности эктопического центра предсердной автоматизации, в результате чего частота сердечных сокращений превышает норму.
В зависимости от места активности эктопического центра различают левопредсердные и правопредсердные сокращения. Для облегчения состояния пациента электрокардиография не всегда должна точно указывать, какое предсердие генерирует патологический импульс. Важно, чтобы врач смог диагностировать измененные сокращения.
Предсердный ритм замещающего типа на ЭКГ имеет следующие характеристики:
- правильные сокращения желудочков с равными интервалами;
- частота сокращений составляет от 45 до 60 в минуту;
- каждый желудочковый комплекс имеет деформированный, отрицательный зубец;
- интервалы могут быть укороченными или нормальной продолжительности;
- желудочковый комплекс остается неизменным.
Предсердный ритм ускоренного типа на ЭКГ характеризуется следующими признаками:
- частота сердечных импульсов колеблется от 120 до 130 в минуту;
- каждое желудочковое сокращение имеет деформированный, двухфазный, отрицательный и зазубренный зубец;
- интервалы между сокращениями удлинены;
- желудочковый комплекс не изменен.
Предсердная экстрасистолия проявляется в виде преждевременного, внеочередного сокращения. В случае желудочковой экстрасистолии наблюдается изменение сократительного комплекса с последующей компенсаторной паузой.
Признаки на ЭКГ
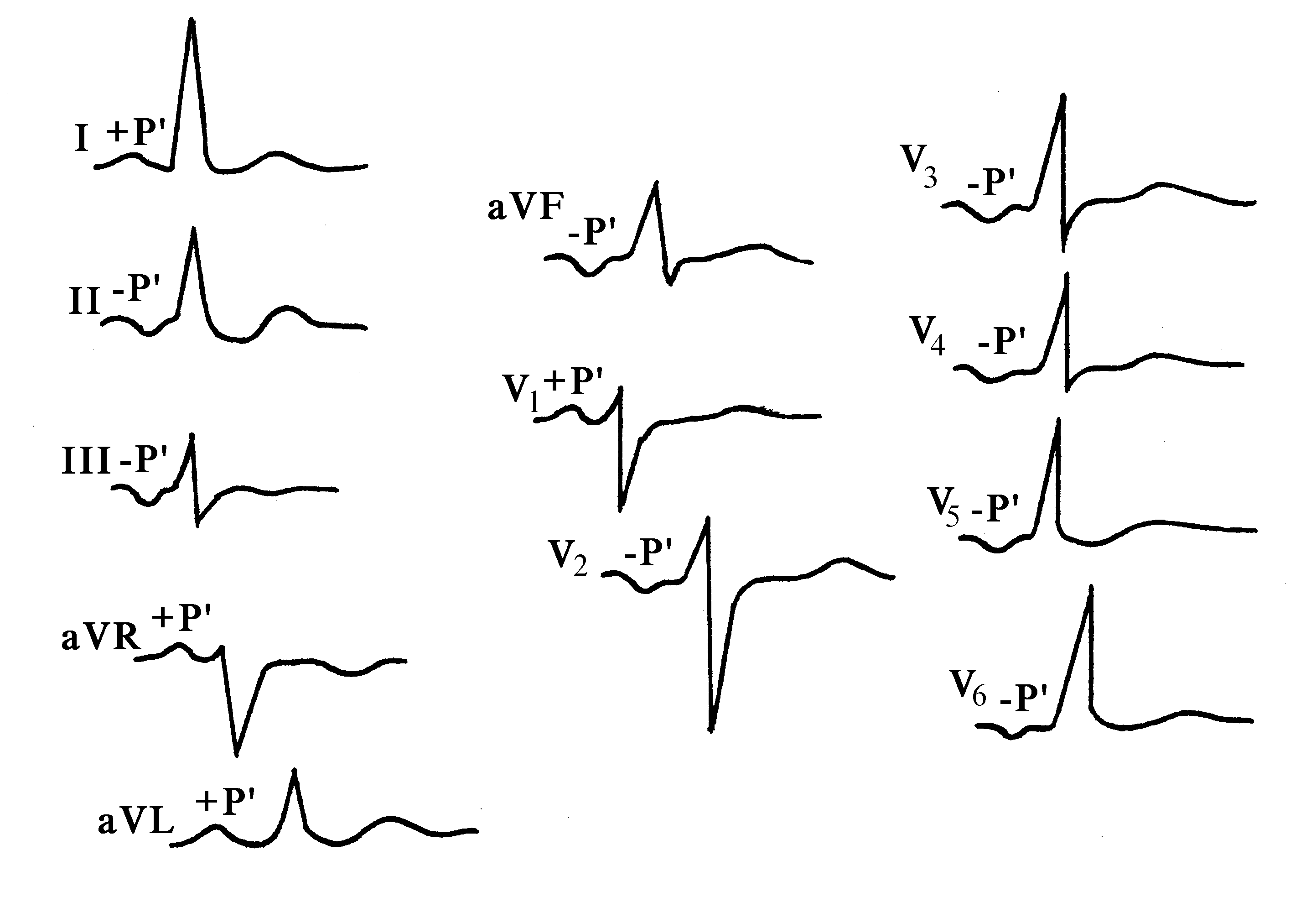
На электрокардиограмме врач оценивает предсердный ритм, основываясь на изменениях формы зубца Р. Диагностика фиксирует отклонения в амплитуде и направлении по сравнению с нормальным импульсом. Обычно этот зубец бывает укороченным. Правопредсердное сокращение на ЭКГ отображается в виде отрицательного зубца, тогда как левопредсердный ритм имеет положительный зубец и необычную форму, напоминающую щит с мечом.
Если у пациента наблюдается миграция водительского ритма, на электрокардиограмме можно увидеть изменённую форму зубца и более длинный сегмент Р Q, причем такие изменения происходят циклично. Мерцательная аритмия проявляется полным отсутствием зубца, что связано с недостаточностью систолы.
Тем не менее, на ЭКГ можно заметить волну F, которая отличается неравномерной амплитудой. Эти волны помогают выявить эктопические сокращения. В некоторых случаях предсердный ритм может протекать бессимптомно, проявляясь только на ЭКГ. Однако, если у пациента выявлена данная патология, ему необходимо наблюдение у специалиста.
Возбуждение сердца происходит не из синусового узла, а из определённых участков левого или правого предсердия, что приводит к деформации зубца Р, который принимает необычную форму (P), в то время как комплекс QRS остаётся неизменным. В.Н. Орлов (1983) выделяет следующие типы ритмов:
1) правопредсердные эктопические ритмы (ППЭР),
2) ритм коронарного синуса (РКС),
3) левопредсердные эктопические ритмы (ЛПЭР).
Критерии электрокардиографического определения левопредсердного ритма:
1) –Р во II, III, aVF и с V3 по V6;
2) Р в V1 в виде «щит и меч»;
3) QRST не изменен.
При расположении водителя ритма в нижних отделах правого или левого предсердий на ЭКГ наблюдается схожая картина, то есть –Р во II, III, aVF и +Р в aVR. В таких случаях можно говорить о нижнепредсердном ритме.
Эктопический ав-ритм
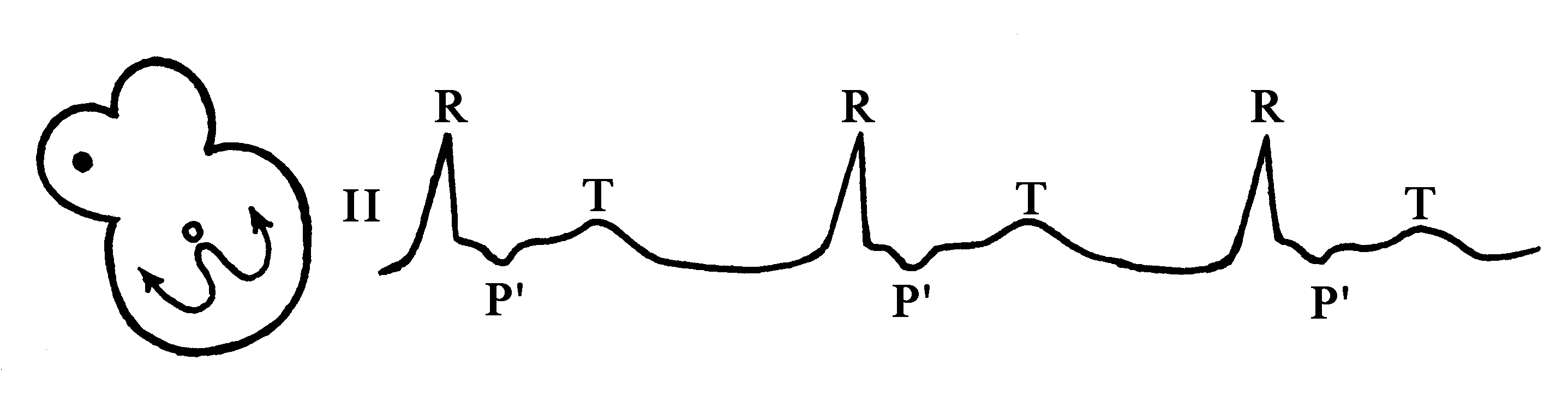
Возбуждение сердца начинается в атриовентрикулярном (АВ) узле. Существует три типа узлового ритма: «верхний», «средний» и «нижний». Однако «верхний» узловой ритм практически не отличается от ритма нижнепредсердного, поэтому целесообразно рассматривать только два основных варианта узлового ритма. В первом варианте импульсы формируются в средних отделах АВ-соединения, что приводит к ретроградному возбуждению предсердий, которые активируются одновременно с желудочками (см. рис. 75). Во втором варианте импульсы возникают в нижних отделах АВ-соединения, в результате чего предсердия возбуждаются ретроградно и позже желудочков (см. рис. 76).
Рис. 76. Нижнеузловой ритм: Частота сердечных сокращений (ЧСС) составляет 46 ударов в минуту, скорость записи – 25 мм/с, интервалы RR равны, Р(–) появляется после QRS.
Электрокардиографические признаки АВ-ритма (см. рис. 75, 76):
1) Частота сердечных сокращений 40–60 ударов в минуту, интервалы R–R равны;
2) Комплекс QRST остается неизменным;
3) Р отсутствует в первом варианте, а в случае второго варианта –Р появляется после QRS;
4) Интервал RP составляет 0,1–0,2 секунды при втором варианте.
Эктопический желудочковый (идиовентрикулярный) ритм
При данном ритме возбуждение и сокращение желудочков происходит из центра, расположенного непосредственно в самих желудочках. Чаще всего этот центр находится в межжелудочковой перегородке, в одной из ножек пучка Гиса или его ветвях, реже — в волокнах Пуркинье.
Электрокардиографические признаки желудочкового ритма:
1) Уширенные и сильно деформированные (блокадные) комплексы QRS. Длительность этого комплекса превышает 0,12 с;
2) Частота сердечных сокращений составляет 30–40 ударов в минуту, при терминальном ритме — менее 30 ударов в минуту;
3) Интервалы R–R равны, однако могут быть различными при наличии нескольких эктопических очагов возбуждения;
4) Почти всегда предсердный ритм не зависит от желудочкового, что свидетельствует о полной атриовентрикулярной диссоциации. Предсердный ритм может быть синусовым, эктопическим, проявляться в виде мерцания или трепетания предсердий, а также асистолии предсердий; крайне редко наблюдается ретроградное возбуждение предсердий.
Рис. 77. Идиовентрикулярный ритм: Частота сердечных сокращений = 36 в минуту, при скорости 25 мм/с QRS — широкий; Р — отсутствует.
Выскальзывающие (выскакивающие, замещающие) комплексы или сокращения
Как и медленные ритмы, они могут быть предсердными, возникать из АВ-соединения (что встречается чаще всего) и желудочковыми. Это нарушение ритма является компенсаторным и появляется на фоне редкого сердечного ритма и периодов асистолии, поэтому его также называют пассивным.
Электрокардиографические признаки выскальзывающих комплексов:
1) интервал R–R перед выскальзывающим сокращением всегда длиннее обычного;
2) интервал R–R после выскальзывающего сокращения имеет обычную длительность или короче.
При ослаблении или прекращении работы синусового узла (главного водителя сердечного ритма) возникает состояние, при котором может наблюдаться эктопический ритм. Если сердечные сокращения происходят из-за патологической импульсации, поступающей из участков сердца, находящихся выше синусового узла, то возникают эктопические предсердные ритмы. Эти нарушения могут быть как постоянными, так и временными. Их легко выявить с помощью электрокардиограммы.
Виды предсердных аритмий
Эктопические сокращения могут свидетельствовать о нарушениях в работе синусового узла (синдром слабости). Они возникают на фоне различных изменений в области водителя сердечного ритма или самого миокарда. К таким изменениям могут приводить:
- воспалительные процессы;
- ишемические изменения;
- склеротические изменения.
Предсердный ритм часто наблюдается у пациентов с ревматизмом, а также при ряде сердечно-сосудистых заболеваний, таких как гипертония, ишемия и пороки сердца. Аритмия может быть вызвана нейроциркуляторной дистонией или изменениями в сердце, связанными с сахарным диабетом. Эта форма нарушений работы водителя сердечного ритма может быть диагностирована даже у людей с хорошим состоянием здоровья. Чаще всего она имеет преходящий характер, хотя встречаются случаи, когда предсердный ритм является врожденным.
Ключевой характеристикой предсердной аритмии является частота сердечных сокращений (ЧСС), которая обычно превышает нормальные значения.
Если ЧСС превышает 80 ударов в минуту, это указывает на тахикардию. Увеличение ЧСС может быть не связано с патологией. Например, при повышении температуры тела наблюдается и рост ЧСС. Также на частоту сокращений влияют физические и эмоциональные нагрузки. Тахикардия может указывать на наличие различных заболеваний, но не всегда это является признаком патологии. Иногда это может быть вариантом нормы.
Если аритмия продолжается длительное время, такое состояние считается постоянным. Также выделяются пароксизмальные нарушения сердечного ритма, которые развиваются внезапно. Пульс может достигать 150–200 ударов в минуту, и при этом человек может испытывать необычную слабость или даже потерю сознания, в зависимости от типа пароксизма.
Часто приступ прекращается так же быстро, как и начинается. Однако в некоторых случаях при пароксизмах требуется медицинская помощь. Это характерно для пароксизмальной предсердной тахикардии.
При этих типах аритмии сердце сокращается с равными интервалами, что можно увидеть на ЭКГ. Однако существуют и нарушения ритма, при которых сердечные сокращения происходят неравномерно.
Наиболее распространенными предсердными аритмиями являются:
- Экстрасистолия: при нормальном ритме сердца возникают внеочередные сокращения, за которыми следует пауза, воспринимаемая как «замирание» сердца. Это состояние может возникать на фоне миокардита, вегето-сосудистой дистонии, стресса или курения. Иногда экстрасистолия возникает без видимых причин. У здорового человека в течение суток может наблюдаться до 1,5 тыс. экстрасистол, которые не влияют на общее состояние и не требуют медицинского вмешательства.
- Мерцательная аритмия (фибрилляция или трепетание предсердий): при этом состоянии отсутствует эффективное сокращение предсердий, что является одним из этапов сердечного цикла. Мышцы предсердий теряют синхронность и начинают хаотично сокращаться, что приводит к неритмичному сокращению желудочков.
Отклонения в раннем возрасте
Пароксизмальная тахикардия, которая часто диагностируется у пациентов в молодом возрасте, может возникать в результате вирусных инфекций. Этот тип сердечных нарушений может проявляться в тяжелых формах. Основные причины данной патологии включают:
- врожденные аномалии сердца;
- кардиты;
- превышение допустимых доз атропина при лечении детей, что может привести к отравлению.
Нарушения сердечной деятельности могут быть выявлены с помощью ЭКГ у детей. Такие отклонения указывают на наличие дополнительных источников возбуждения, которые вызывают несинусовые сокращения. У детей подобные проблемы могут возникать из-за изменений в миокарде или под воздействием нейроэндокринных факторов.
Эктопические изменения, выявленные на ЭКГ у детей, могут проявляться в одной из следующих форм:
- активные нарушения — заболевания сердца с аналогичными патогенетическими механизмами (экстрасистолия, пароксизмальная тахикардия);
- ускоренные — нерегулярные сердечные сокращения, мерцательная аритмия.
Симптоматика
Этиология эктопических ритмов связана с основным заболеванием. Поэтому специфические симптомы, характерные для нарушений работы водителя сердечного ритма, отсутствуют. Признаки несинусовых ритмов зависят от их происхождения и основных патологических процессов в организме пациента, будь то взрослый или ребенок.
Пароксизмальная тахикардия проявляется внезапными приступами, которые возникают на фоне полного благополучия. Обычно такие приступы не сопровождаются предшествующими симптомами, такими как боль в сердце, затрудненное дыхание или головокружение. Эти симптомы могут появиться только при длительных приступах.
Для начала продолжительного приступа характерны следующие признаки:
- чувство тревоги и страха;
- беспокойство о положении тела (человек пытается занять такую позу, которая поможет прекратить приступ).
После завершения начальной стадии приступа начинается следующая, которая сопровождается дрожью в руках и головокружением. Может возникнуть потемнение в глазах. Затем появляются более выраженные симптомы:
- повышенное потоотделение;
- вздутие живота;
- частые позывы к мочеиспусканию и дефекации;
- тошнота.
При коротких приступах у детей или взрослых может резко увеличиваться частота сердечных сокращений и возникать одышка, после чего может наступить кратковременное «замирание» сердца и резкий толчок. Этот сердечный импульс указывает на восстановление нормального синусового ритма, что также может сопровождаться болезненными ощущениями в области сердца.
Пароксизмы мерцательной аритмии могут напоминать пароксизмальную тахикардию. Пациенты обычно отмечают, что сердце бьется неправильно. Однако при очень частом пульсе это может быть практически незаметно. Различить эти состояния можно только с помощью ЭКГ. При фибрилляции предсердий чаще возникают боли в груди, напоминающие стенокардию.
Это состояние представляет собой опасность. Приступы могут быть кратковременными или длиться несколько часов или даже дней. В этот период в левом предсердии могут образовываться тромбы, которые затем попадают в большой круг кровообращения, что может привести к инсульту или инфаркту. Постоянная форма фибрилляции предсердий также опасна, но переносится легче: пациенты привыкают к этому состоянию и контролируют заболевание с помощью специального лечения.
Методы диагностики
Диагностика сердечно-сосудистых заболеваний начинается с анализа анамнеза пациента. В процессе электрокардиографического исследования диагноз становится более точным. В отличие от субъективных ощущений, которые описывает пациент, ЭКГ позволяет выявить особенности эктопического ритма.
Электрокардиографические характеристики предсердного эктопического ритма обладают высокой специфичностью. На ЭКГ можно наблюдать изменения, касающиеся зубца Р, который может быть как положительным, так и отрицательным. При пароксизмальной тахикардии этот зубец предшествует желудочковому комплексу, а в случае фибрилляции предсердий вместо него фиксируются волны мерцания. Желудочковый комплекс при этом остается без изменений.
Для выявления предсердных экстрасистол во время ЭКГ используются следующие характерные признаки:
- изменение формы зубца Р;
- укорочение интервала P-Q;
- неполная компенсаторная пауза;
- узкий желудочковый комплекс.
https://youtube.com/watch?v=ZtXKXVxhpro
Лечебные мероприятия
Если у пациента выявляется несинусовый эктопический ритм, выбор метода лечения зависит от влияния на основное заболевание. Поэтому установление причины нарушений сердечного ритма является ключевой задачей.
При обнаружении вегетососудистых расстройств пациентам обычно назначают седативные препараты. Тем, кто склонен к учащенному сердцебиению, рекомендуются бета-адреноблокаторы, такие как Пропранолол или Атенолол. Экстрасистолы, имеющие органическую природу, можно устранить с помощью Панангина, хлорида калия и бета-адреноблокаторов. Мерцательная аритмия требует применения антиаритмических средств во время приступов, например, Новокаинамида. При постоянной форме аритмии лечение должно быть регулярным. Для контроля частоты сердечных сокращений применяются В-адреноблокаторы, Дигоксин или Кордарон, в зависимости от возраста и индивидуальных особенностей пациента.
Наджелудочковая форма эктопических ритмов позволяет использовать массаж каротидного синуса, который находится рядом с сонной артерией на боковой стороне шеи. Массаж следует выполнять в течение 20 секунд, используя аккуратные поглаживающие движения. Во время приступа также можно надавливать на глазные яблоки или потужиться.
Если эти методы не приносят результата, врач может назначить медикаментозное лечение. При частых и длительных приступах или ухудшении состояния пациента специалисты могут прибегнуть к восстановлению сердечного ритма с помощью электроимпульсной терапии.
Предсердный эктопический ритм представляет собой серьезную угрозу, так как может вызвать значительные нарушения в работе сердца. Чтобы избежать таких ситуаций, важно своевременно обращаться в медицинские учреждения для диагностики и лечения. Регулярный контроль ЭКГ и наблюдение у врача помогут предотвратить серьезные осложнения.
Причины возникновения эктопического предсердного ритма
Эктопический предсердный ритм (ЭПР) возникает в результате аномальной активности предсердий, когда электрические импульсы формируются не в синусовом узле, а в других участках предсердий. Это может происходить по различным причинам, которые можно разделить на несколько категорий.
1. Ишемическая болезнь сердца: Одной из наиболее распространенных причин возникновения ЭПР является ишемическая болезнь сердца, которая приводит к недостаточному кровоснабжению миокарда. Это может вызвать повреждение тканей и аномальную электрическую активность, что, в свою очередь, приводит к эктопическим ритмам.
2. Электролитные нарушения: Нормальное функционирование сердца зависит от баланса электролитов, таких как калий, натрий и кальций. Изменения в уровнях этих минералов могут вызвать нарушения в проведении электрических импульсов, что может привести к ЭПР.
3. Воспалительные процессы: Воспалительные заболевания сердца, такие как миокардит, могут также способствовать возникновению эктопических ритмов. Воспаление может нарушить нормальную проводимость электрических сигналов, что приводит к аномальным ритмам.
4. Стресс и эмоциональные факторы: Психоэмоциональные нагрузки и стресс могут оказывать значительное влияние на сердечный ритм. В таких случаях может наблюдаться активация симпатической нервной системы, что может привести к возникновению ЭПР.
5. Употребление алкоголя и наркотиков: Алкоголь и некоторые наркотические вещества могут вызывать изменения в сердечном ритме. Чрезмерное употребление алкоголя, а также использование стимуляторов, таких как кокаин, могут привести к эктопическим предсердным ритмам.
6. Хронические заболевания: Наличие хронических заболеваний, таких как гипертония, диабет или заболевания легких, может также способствовать развитию ЭПР. Эти состояния могут влиять на сердечно-сосудистую систему и нарушать нормальную электрическую активность сердца.
7. Генетические факторы: У некоторых людей предрасположенность к эктопическим ритмам может быть связана с наследственными факторами. Генетические мутации могут влиять на структуру и функцию сердечной ткани, что может привести к аномальной электрической активности.
Таким образом, эктопический предсердный ритм может возникать по множеству причин, и для его диагностики и лечения важно учитывать все возможные факторы, влияющие на сердечно-сосудистую систему. Правильное понимание этих причин поможет в разработке эффективных стратегий лечения и профилактики ЭПР.
Осложнения и последствия эктопического предсердного ритма
Эктопический предсердный ритм может привести к различным осложнениям и последствиям, которые могут существенно повлиять на здоровье пациента. Одним из наиболее распространенных осложнений является развитие аритмий, которые могут варьироваться от легких до тяжелых форм. Эти аритмии могут вызывать симптомы, такие как учащенное сердцебиение, головокружение, одышку и даже обмороки.
Кроме того, эктопический предсердный ритм может привести к ухудшению функции сердца. При наличии постоянных эктопических сокращений сердце может не успевать полностью заполняться кровью, что в свою очередь может вызвать снижение сердечного выброса. Это состояние может привести к сердечной недостаточности, особенно у пациентов с уже существующими сердечно-сосудистыми заболеваниями.
Еще одним важным последствием является риск тромбообразования. При нарушении нормального ритма сердца кровь может застаиваться в предсердиях, что увеличивает вероятность образования тромбов. Эти тромбы могут затем перемещаться в системный кровоток, что может привести к серьезным осложнениям, таким как инсульт или тромбоэмболия легочной артерии.
Важно отметить, что эктопический предсердный ритм может также оказывать влияние на качество жизни пациента. Симптомы, связанные с этим состоянием, могут вызывать значительный дискомфорт и тревогу, что может привести к снижению физической активности и ухудшению психоэмоционального состояния.
Лечение эктопического предсердного ритма направлено на устранение причин, его вызывающих, а также на контроль симптомов и предотвращение осложнений. В некоторых случаях может потребоваться медикаментозная терапия, а в более тяжелых случаях — инвазивные процедуры, такие как абляция или установка кардиостимулятора.
Таким образом, понимание возможных осложнений и последствий эктопического предсердного ритма является важным аспектом в управлении этим состоянием и требует внимательного подхода со стороны медицинских специалистов.
Профилактика и образ жизни при эктопическом предсердном ритме
Эктопический предсердный ритм (ЭПР) представляет собой состояние, при котором электрические импульсы, вызывающие сокращение предсердий, возникают не в синусовом узле, а в других участках предсердий. Это может привести к различным симптомам, таким как учащенное сердцебиение, головокружение или даже обмороки. Профилактика и правильный образ жизни играют важную роль в управлении этим состоянием и минимизации его проявлений.
Первым шагом в профилактике ЭПР является регулярное медицинское обследование. Люди с предрасположенностью к сердечно-сосудистым заболеваниям должны проходить кардиологические осмотры, чтобы контролировать состояние сердца и выявлять возможные проблемы на ранних стадиях. Важно также следить за уровнем артериального давления и холестерина, так как их повышение может способствовать развитию аритмий.
Образ жизни также имеет значительное влияние на здоровье сердца. Рекомендуется придерживаться сбалансированной диеты, богатой фруктами, овощами, цельнозерновыми продуктами и нежирными белками. Избегание насыщенных жиров, трансжиров и избытка соли поможет снизить риск сердечно-сосудистых заболеваний и, как следствие, эктопического предсердного ритма.
Физическая активность является важным аспектом профилактики. Регулярные умеренные физические нагрузки, такие как ходьба, плавание или йога, способствуют улучшению сердечно-сосудистой функции и помогают поддерживать нормальный вес. Однако важно избегать чрезмерных физических нагрузок, которые могут спровоцировать аритмию.
Управление стрессом также играет ключевую роль в профилактике ЭПР. Хронический стресс может негативно сказываться на сердечном ритме, поэтому важно находить способы расслабления, такие как медитация, глубокое дыхание или занятия хобби. Избегание стрессовых ситуаций и нахождение времени для отдыха помогут поддерживать эмоциональное и физическое здоровье.
Отказ от вредных привычек, таких как курение и чрезмерное употребление алкоголя, также является важным шагом в профилактике эктопического предсердного ритма. Никотин и алкоголь могут негативно влиять на сердечный ритм и способствовать развитию аритмий.
Наконец, важно помнить о необходимости соблюдения режима сна. Хроническое недосыпание может привести к ухудшению общего состояния здоровья и повышению риска сердечно-сосудистых заболеваний. Рекомендуется спать не менее 7-8 часов в сутки и придерживаться регулярного графика сна.
Таким образом, профилактика эктопического предсердного ритма включает в себя комплексный подход, который сочетает в себе регулярные медицинские осмотры, здоровое питание, физическую активность, управление стрессом и отказ от вредных привычек. Соблюдение этих рекомендаций поможет не только снизить риск развития ЭПР, но и улучшить общее состояние здоровья.