Острый лейкоз – серьезное заболевание, затрагивающее кроветворную систему. В статье рассмотрим факторы, способствующие его развитию у взрослых: генетические предрасположенности, влияние внешней среды и сопутствующие болезни. Понимание этих причин важно для ранней диагностики, профилактики и разработки эффективных методов лечения, что имеет значение как для медицинских специалистов, так и для пациентов.
Острые лейкозы
При остром лейкозе страдают клетки-предшественницы, которые могли бы стать нормальными клетками крови. Однако в результате злокачественного перерождения эти клетки прекращают свое развитие. В прошлом веке данное заболевание приводило к летальному исходу в течение нескольких месяцев, что и стало причиной его названия «острый». На сегодняшний день, благодаря современным методам лечения, во многих случаях удается достичь длительной ремиссии, особенно если терапия начинается на ранних стадиях.
Острый лейкоз чаще всего диагностируется у детей в возрасте 3-4 лет, а также у людей в возрасте 60-69 лет, причем мужчины страдают от него чаще.
Причины возникновения болезни до сих пор не установлены. Однако выделены некоторые факторы риска:
- наследственная предрасположенность;
- воздействие ионизирующей радиации;
- токсические вещества (например, бензол);
- вирусы, подавляющие иммунную систему;
- использование препаратов для химиотерапии (побочные эффекты мелфалана и других средств);
- заболевания, связанные с нарушением кроветворения (неизлечимые анемии и другие).
Под воздействием неизвестного фактора в костном мозге формируется очаг быстро делящихся недифференцированных клеток, которые вытесняют здоровые. Опухолевые клетки распространяются по кровеносной системе, образуя метастазы в головном мозге, селезенке, печени и других органах.
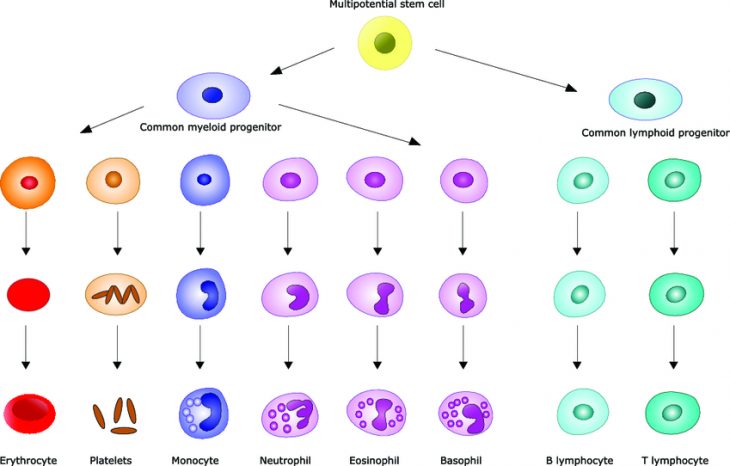
Лейкоциты делятся на несколько групп. Базофилы, эозинофилы и нейтрофилы (полиморфноядерные лейкоциты) имеют общего предшественника – клетку-предшественницу миелопоэза. Лимфоциты же происходят от клетки-предшественницы лимфопоэза. В зависимости от того, какой тип клеток поражен, развивается один из следующих видов:
- острый лимфолейкоз, или лимфобластный лейкоз;
- острый нелимфобластный лейкоз.
У взрослых чаще встречается второй вариант.
Стадии заболевания включают:
- начальную, когда симптомы отсутствуют;
- развернутую, которая включает первую атаку, ремиссию и рецидивы;
- терминальную, характеризующуюся полным угнетением кроветворения, язвенно-некротическими осложнениями и заканчивающуюся смертью пациента.
Основные синдромы (группы симптомов с общим происхождением):
- гиперпластический, связанный с опухолевым ростом;
- анемический;
- геморрагический (кровоточивость);
- синдром интоксикации.
В половине случаев заболевание начинается внезапно и напоминает острое респираторное заболевание, проявляясь лихорадкой, головной болью, общей слабостью, а также сильными болями в животе, тошнотой, рвотой и диареей.
У 10% пациентов заболевание впервые проявляется носовыми, маточными или желудочными кровотечениями, а у некоторых первым признаком становится гингивит или стоматит. Иногда первыми симптомами являются склонность к образованию синяков, боли в костях и суставах. Часто начало болезни остается незамеченным как для пациентов, так и для врачей, так как не сопровождается явными симптомами (у 52% пациентов). В это время уже могут быть изменения в анализах крови, указывающие на возможный диагноз.
В развернутой стадии поражаются различные органы, что приводит к разнообразным симптомам.
Опухолевая интоксикация проявляется лихорадкой, потливостью, слабостью и резким снижением веса. Гиперпластический синдром сопровождается увеличением лимфоузлов и болями в левом подреберье из-за увеличения селезенки.
При метастазах в удаленные органы пациента могут беспокоить сильные головные боли, боли в спине и животе, диарея, зуд кожи, кашель и одышка. Анемический синдром проявляется головокружением, слабостью и предобморочными состояниями. Могут возникать обширные кровоизлияния под кожей, а также интенсивные носовые, маточные, желудочные и кишечные кровотечения. Все эти симптомы связаны с угнетением кроветворения.
Поражения кожи могут проявляться в виде импетиго (пиодермии) или дерматита Дюринга. Иногда на коже лица и головы появляются узлы, которые сливаются и образуют характерный рисунок, напоминающий «морду льва».
Особое внимание к острому лейкозу следует проявлять в следующих случаях:
- ангина, трудно поддающаяся лечению или рецидивирующая;
- острые респираторные инфекции с увеличением лимфоузлов, появлением кровоизлияний на коже и болями в суставах;
- лимфаденит;
- гиперпластический гингивит (воспаление десен).
Для подтверждения диагноза необходимо провести анализ крови и пункцию костного мозга. Сразу после этого начинается химиотерапия, что позволяет достичь ремиссии у 60-80% взрослых пациентов и полностью вылечить 20-30% заболевших.
Врачи отмечают, что острый лейкоз у взрослых может возникать по множеству причин, и его развитие часто связано с сочетанием генетических и внешних факторов. Одним из ключевых аспектов является предрасположенность, когда у пациентов наблюдаются наследственные мутации, повышающие риск заболевания. Кроме того, воздействие химических веществ, таких как бензол, а также радиация могут способствовать развитию лейкоза. Врачи также подчеркивают, что некоторые вирусные инфекции, например, вирус Эпштейна-Барра, могут играть роль в патогенезе. Важно отметить, что образ жизни, включая курение и неправильное питание, также может влиять на вероятность возникновения заболевания. Таким образом, острый лейкоз является сложным заболеванием, требующим комплексного подхода к профилактике и лечению.
Хронические лейкозы
В зависимости от того, какие клетки подверглись поражению, выделяют миелопролиферативные и лимфопролиферативные заболевания.
- хронический миелолейкоз;
- эритремия;
- сублейкемический миелоз;
-
эссенциальная тромбоцитемия.
-
хронический лимфолейкоз;
- миеломная болезнь;
- болезнь Вальденстрема;
- болезнь тяжелых цепей.
| Категория причин | Конкретные факторы | Пояснение |
|---|---|---|
| Генетические факторы | Наследственные синдромы | Синдром Дауна, Синдром Блума, Атаксия-телеангиэктазия, Анемия Фанкони, Синдром Ли-Фраумени, Нейрофиброматоз 1 типа. |
| Семейный анамнез | Повышенный риск при наличии близких родственников с лейкозом. | |
| Генетические мутации | Приобретенные или унаследованные изменения в ДНК клеток костного мозга, влияющие на их рост и дифференцировку. | |
| Воздействие окружающей среды | Ионизирующее излучение | Высокие дозы радиации (например, после ядерных катастроф, лучевой терапии). |
| Химические вещества | Бензол (встречается в нефтепродуктах, некоторых растворителях, табачном дыме), некоторые пестициды и гербициды. | |
| Химиотерапевтические препараты | Некоторые цитостатики, используемые для лечения других видов рака (например, алкилирующие агенты, ингибиторы топоизомеразы II). | |
| Вирусные инфекции | Вирус Эпштейна-Барр (ВЭБ) | Связан с некоторыми типами лимфом, но может косвенно влиять на развитие лейкозов. |
| Т-лимфотропный вирус человека 1 типа (HTLV-1) | Является причиной Т-клеточного лейкоза/лимфомы взрослых. | |
| Иммунные нарушения | Иммунодефицитные состояния | Врожденные или приобретенные нарушения иммунной системы, повышающие риск развития злокачественных новообразований. |
| Аутоиммунные заболевания | Некоторые аутоиммунные заболевания могут быть связаны с повышенным риском лейкоза, хотя прямая причинно-следственная связь не всегда очевидна. | |
| Другие факторы | Курение | Повышает риск развития острого миелоидного лейкоза. |
| Возраст | Риск острого лейкоза увеличивается с возрастом. | |
| Предшествующие гематологические заболевания | Миелодиспластические синдромы, миелопролиферативные новообразования могут трансформироваться в острый лейкоз. |
Хронический миелолейкоз
При данном заболевании в костном мозге наблюдается активный синтез гранулоцитов, преимущественно нейтрофилов. Исходом болезни часто становится бластный криз, который, как правило, приводит к летальному исходу.
Основной причиной заболевания является мутация клеток-предшественников миелопоэза, что сопровождается образованием специфического маркера, известного как «филадельфийская хромосома». Заболевание в основном затрагивает взрослых людей в возрасте от 25 до 45 лет, причем мужчины подвержены ему несколько чаще. Хронический миелолейкоз является наиболее распространенным видом опухолей кроветворной ткани среди взрослых. В течение года на 1 миллион населения приходится от 3 до 11 новых случаев. Средняя продолжительность жизни пациентов составляет около 5 лет, однако при своевременном начале лечения шансы на выживание значительно увеличиваются.
На начальных стадиях заболевания симптомы могут отсутствовать, однако в анализах крови уже можно заметить изменения. В более поздних стадиях проявляются признаки опухолевой интоксикации и увеличения количества опухолевых клеток:
- общая слабость;
- повышенная потливость;
- потеря веса;
- дискомфорт в правом и левом подреберьях;
- боли в костях;
- изменения кожи (образование узлов, гнойников, шелушение, зуд, покраснение);
- характерные изменения в анализах крови.
На терминальной стадии происходит угнетение всех линий кроветворения. Больной испытывает истощение, наблюдается значительное увеличение печени и селезенки, а также геморрагии на коже, кровотечения и гнойно-воспалительные осложнения, такие как пневмония и пиодермия, а также повышенное содержание мочевой кислоты в крови.
В этой стадии также происходит бластный криз: в кровь выбрасываются незрелые клетки, что придает хроническому миелолейкозу характеристики острого заболевания с неблагоприятным прогнозом.
Для диагностики заболевания проводят анализы крови, исследуют костный мозг и выполняют пункцию селезенки. После подтверждения диагноза начинается курс химиотерапии.
Хронический лимфолейкоз
Это заболевание составляет около одной трети всех случаев лейкозов. Оно связано с аномальным размножением лимфоцитов в костном мозге. Хронический лимфолейкоз встречается исключительно у взрослых, преимущественно старше 50 лет, причем мужчины страдают от него в два раза чаще, чем женщины.
Основными факторами, способствующими развитию болезни, являются наследственная предрасположенность и нарушения в работе иммунной системы. При этом хромосомные мутации не наблюдаются, а связь с воздействием радиации или токсинов не установлена. Бластный криз возникает крайне редко. Часто заболевание протекает без явных симптомов, и его обнаруживают случайно при анализе крови.
Первые признаки хронического лимфолейкоза могут включать:
- симметричное увеличение лимфоузлов, чаще всего в области подчелюстных и шейных, затем подмышечных и паховых;
- ночную потливость;
- потерю веса.
Симптомы на более поздних стадиях болезни могут проявляться следующим образом:
- зуд кожи;
- повышение температуры;
- боли в костях;
- увеличение печени и селезенки, сопровождающееся болью в верхней части живота;
- поражение кожи;
- увеличение лимфоузлов;
- носовые кровотечения;
- кровоизлияния под кожу;
- изменения в анализах крови.
Заболевание может осложняться гнойно-воспалительными процессами и аутоиммунной гемолитической анемией. На терминальной стадии часто развивается лимфосаркома — злокачественная опухоль лимфатических узлов.
Диагностика основывается на анализах крови и костного мозга. При минимальной активности заболевания возможно ограничиться наблюдением и улучшением условий жизни, а также снижением воздействия солнечной радиации. В ряде случаев болезнь протекает доброкачественно, и продолжительность жизни может достигать 20 лет. После начала прогрессирования пациенты, как правило, живут в среднем 4-5 лет.
Истинная полицитемия (эритремия) и миеломная болезнь рассматриваются в отдельных статьях.
К какому врачу обратиться
Лейкоз представляет собой опухолевое заболевание, лечение которого осуществляет врач-онкогематолог. При возникновении симптомов болезни рекомендуется сначала обратиться к гематологу. Если заболевание проявляется в виде кровотечений, требуется незамедлительная помощь специалистов, таких как ЛОР-врач, гинеколог или хирург. В случае поражения полости рта пациенты должны посетить стоматолога, а при изменениях на коже – дерматолога. Врачи этих направлений должны учитывать возможность наличия лейкоза у своих пациентов. Осложнения чаще всего затрагивают нервную систему и легкие, в таких случаях необходима консультация соответствующего специалиста – невролога или пульмонолога.
Лейкемия – это группа злокачественных заболеваний, которые характеризуются образованием аномальных клеток в кровеносной системе. Это заболевание также известно под другими названиями, такими как белокровие, рак крови, гемобластоз и лейкоз крови. Лейкемия может затрагивать как взрослых, так и детей.
От чего бывает
Каждая клетка крови, будь то тромбоцит, лейкоцит или эритроцит, имеет свои четко определенные функции. Однако под воздействием негативных факторов в организме может произойти сбой. В результате этого молодые кровяные клетки не достигают своей зрелости, теряют функциональность и начинают активно делиться.
В итоге, со временем, значительная часть кровяных клеток заменяется на аномальные раковые.
Медицине пока не удалось точно установить причины возникновения лейкоза. Тем не менее, были выявлены несколько факторов, способных вызывать патологические изменения в организме:
- Генетическая предрасположенность к лейкемии — это одна из основных причин. Вероятность развития онкологии возрастает у людей, члены семьи которых страдали от этого заболевания.
- Воздействие радиоактивного и ионизирующего излучения. В группу риска попадают также пациенты, которые проходили курс лучевой терапии.
- Долгосрочный контакт с токсичными веществами. К причинам возникновения лейкоза относятся работа с бензолом, формальдегидом, бензапиреном и дибензантраценом.
- Генетические заболевания. Этот диагноз часто ставят пациентам с синдромом Дауна и анемией Фанкони.
- Продолжительный прием некоторых медикаментов. В этот список входят препараты, используемые в химиотерапии.
- Серьезные вирусные инфекции.
- Заболевания, затрагивающие органы кроветворения. Часто к причинам лейкемии относят пароксизмальную ночную гемоглобинурию, рефрактерные формы анемии и миелодиспластический синдром.
Как проявляется
Лейкоз часто маскируется под симптомы простудных заболеваний. Люди, страдающие от этого недуга, становятся более уязвимыми к вирусам и бактериям, что проявляется в различных формах: от повышения температуры до выраженной слабости. Это связано с нарушением работы лейкоцитов, которые мутируют и теряют свою активность, что делает их неспособными эффективно бороться с инфекциями.
Для острого лейкоза у взрослых характерны следующие симптомы:
- Общее недомогание и выраженная слабость.
- Частые головные боли.
- Рвота.
- Нарушения сознания.
- Слабость мышц и неконтролируемые движения конечностей.
- Непроизвольные сокращения мышц.
К другим признакам острого лейкоза относятся отсутствие аппетита, резкое снижение веса и боли в животе, вызванные увеличением селезенки и печени. По мере развития заболевания усиливаются неврологические симптомы, ухудшается зрение, возникают нарушения в работе вестибулярного аппарата, а также появляются выраженная одышка и приступообразный кашель.
Симптомы острого лейкоза у детей схожи с проявлениями у взрослых. У них также наблюдается потеря аппетита, снижение массы тела, рвота и головные боли. Периодически могут возникать судороги. Лечение антибиотиками не дает ожидаемого результата, и ребенок долго страдает от вирусных инфекций.
Подкожные кровоизлияния, характерные для этого заболевания, возникают из-за снижения уровня тромбоцитов. Больные испытывают трудности даже с незначительными ранениями и царапинами, так как свертываемость крови у них замедлена. Подкожные кровоизлияния проявляются в виде петехиальной сыпи.
Признаки острого лейкоза у детей и взрослых развиваются очень быстро. Хроническая форма заболевания протекает значительно медленнее и менее заметно. В этом случае стадии лейкоза могут проходить практически незаметно для пациента. Он периодически страдает от вирусных инфекций, у него наблюдается усиленная кровоточивость десен, могут возникать боли в животе из-за увеличения селезенки. Постепенная потеря веса происходит, но не так резко, как при остром лейкозе.
Увеличение лимфатических узлов происходит рядом с органами, где скапливаются мутировавшие клетки, такими как печень, почки, селезенка, легкие и сердце. Лимфатические узлы становятся болезненными, что побуждает пациента обратиться к врачу.
Симптомы различных видов рака крови могут немного отличаться. Например, волосатоклеточный лейкоз медленно приводит к увеличению селезенки. Хронический миелобластный лейкоз может долго не проявляться, кроме ночного потоотделения, в то время как уровень лейкоцитов в крови может быть значительно повышен. Аналогичная клиническая картина наблюдается и при хроническом лимфобластном лейкозе.
Таким образом, общие симптомы, присущие этому виду онкологического заболевания, независимо от его формы, включают частые инфекции, общее недомогание, повышение температуры и потерю веса.
Первые признаки
Начальные симптомы лейкоза характеризуются общей неспецифичностью. Это означает, что пациенты могут испытывать проявления, которые также встречаются при различных других заболеваниях:
- Общее недомогание, снижение работоспособности, быстрая утомляемость и апатия. Многие люди не придают этим симптомам значения, полагая, что они являются следствием стресса или быстрого темпа жизни.
- Повышенная температура тела. Эти признаки лейкоза часто принимаются за проявления ОРВИ или гриппа.
- Боль в суставах.
- Уменьшение аппетита или его полное отсутствие, что может привести к потере веса.
- Увеличенная потливость, особенно в ночное время.
- Появление на коже мелких кровоподтеков (синяков) без видимой причины. Обнаружение таких изменений должно насторожить, так как подкожные кровоизлияния могут свидетельствовать о серьезном заболевании.
Пациенты, которые начинают лечение при первых признаках лейкоза, имеют значительно более высокие шансы на полное выздоровление.
Симптомы
С прогрессированием заболевания симптомы лейкемии становятся более заметными. Появляются характерные признаки, которые могут варьироваться у разных пациентов. Это зависит от того, какой именно орган кроветворения был затронут.
Среди возможных признаков лейкоза врачи выделяют следующие состояния:
- Синяки на коже. Со временем кровоподтеки становятся более частыми и увеличиваются в размерах.
- Кровотечения. При лейкемии часто наблюдаются носовые кровотечения и повышенная кровоточивость слизистых.
- Изменения кожи. Пациенты с лейкемией отмечают повышенную сухость кожи, желтоватый оттенок и высыпания.
- Замедленное заживление тканей. Царапины, порезы и другие повреждения кожи заживают медленно.
- Увеличение лимфоузлов. У взрослых одним из характерных симптомов лейкоза является увеличение лимфоузлов на шее, в подмышечных впадинах и паху, при этом они могут быть безболезненными.
- Понижение остроты зрения.
- Одышка. На ранних стадиях одышка возникает только при физической активности, но со временем может проявляться даже в покое.
При запущенной форме лейкемии наблюдается увеличение селезенки и печени.
Это может сопровождаться ощущением тяжести в области подреберья.
Также при осмотре может быть выявлено вздутие живота и появление резких болей.
Диагностика
Для успешного лечения крайне важна точная диагностика заболевания. Лейкоз определяется с помощью различных лабораторных исследований и инструментальных методов:
- Общий и биохимический анализы крови.
- Цитохимические, цитогенетические и иммунологические исследования.
- Пункция — забор образцов из лимфоузлов, селезенки, печени и костного мозга.
- Ультразвуковое исследование. С его помощью можно обнаружить очаги заболевания в внутренних органах.
- Томография или рентгенография грудной клетки. Эти методы применяются при подозрении на наличие очагов в лимфоузлах средостения или корнях легких.
Как лечить лейкоз крови
При лейкемии лечение обычно представляет собой комплексный подход, который включает несколько методов воздействия. Врач, занимающийся лечением, определяет терапию, основываясь на возрасте пациента, стадии заболевания и его типе.
В случае хронической формы чаще всего применяется поддерживающая стратегия, цель которой — предотвратить бластный криз. Если болезнь переходит в активную стадию, назначается курс лечения, соответствующий острой форме заболевания:
- химиотерапия;
- таргетная терапия;
- радиотерапия;
- трансплантация стволовых клеток;
- хирургическое вмешательство.
Медикаментозное лечение
Одним из ключевых методов лечения заболеваний крови у взрослых является химиотерапия. Этот подход включает в себя курс медикаментозной терапии, в ходе которого пациент принимает как таблетки, так и внутривенные инъекции.
Лейкемия, как правило, лечится с использованием различных типов препаратов:
- Лекарства, которые способствуют уничтожению злокачественных клеток и предотвращают их дальнейшее размножение.
- Переливания тромбоцитов и эритроцитов.
- Гомеопатические средства, которые помогают ускорить выработку кровяных клеток.
- Препараты, которые защищают почки от возможных нарушений.
- Иммуноглобулин, который снижает вероятность развития инфекций.
- Витаминные комплексы. Хотя эти добавки не воздействуют на патологические клетки, они способствуют лечению лейкемии, укрепляя иммунную систему и восполняя дефицит важных веществ в организме.
- Противорвотные препараты. Химиотерапия может вызывать ряд побочных эффектов, включая частые приступы тошноты и рвоты. Эти лекарства помогают облегчить неприятные симптомы и улучшают общее качество жизни пациентов.
Хирургическое лечение
Хирургическое вмешательство при лейкозе включает в себя трансплантацию костного мозга. В ряде случаев этот метод становится необходимым для достижения положительных результатов лечения. Существует два основных типа трансплантации:
- Пересадка донорского материала. В данном случае пациенту вводят костный мозг от донора, который соответствует необходимым критериям.
- Пересадка собственного материала. В некоторых ситуациях пациенту может быть пересажен его собственный костный мозг, который был собран до начала химиотерапии или радиотерапии.
Процедура выполняется в операционной под общим наркозом, что исключает любые болевые ощущения для пациента.
Хотя трансплантация не гарантирует 100% успеха в лечении лейкемии, она значительно увеличивает шансы на полное выздоровление.
Народные методы лечения
Лейкоз нельзя вылечить исключительно народными средствами. Более того, самостоятельные попытки пациента могут оказать негативное влияние на его здоровье. Лечение должно проводиться только под контролем квалифицированного врача.
Тем не менее, рецепты народной медицины могут быть использованы как дополнение к основным методам терапии. Применение таких средств при лейкемии может помочь в решении нескольких важных задач:
- укрепление иммунной системы;
- улучшение аппетита;
- предотвращение присоединения инфекций;
- снижение чувства усталости и сонливости.
В этом могут помочь следующие продукты:
- продукты пчеловодства (включая мед, маточное молочко, подмор и прополис);
- свежевыжатые соки из овощей и фруктов;
- отвары из лекарственных трав;
- березовые почки;
- облепиховое масло.
Прогноз
Прогноз при лейкемии крови во многом определяется возрастом пациента, типом заболевания и его стадией.
Острая форма. У детей наблюдается высокий уровень излечения острого лимфобластного лейкоза, который достигает 85%. У взрослых этот показатель несколько ниже — около 70%. В случае острой миелобластной лейкемии процент выздоровления составляет 45-60%.
При хронической форме заболевания летальный исход чаще всего происходит из-за осложнений в период бластного криза. Однако при правильном подходе к лечению можно достичь длительной ремиссии.

Профилактика
Специфических методов профилактики лейкоза не существует — это заболевание может развиться у любого человека. К неспецифическим мерам, которые могут помочь снизить риск, можно отнести избегание воздействия радиации и токсичных веществ.
Лейкоз представляет собой онкологическое заболевание, затрагивающее кровь и/или костный мозг. При этом происходит подавление нормальных клеток, отвечающих за кроветворение. У взрослых симптомы лейкоза могут долгое время не проявляться, и болезнь начинает проявляться лишь снижением иммунитета, частыми инфекциями и общим недомоганием. Многие пациенты не обращают внимания на эти тревожные сигналы, в результате чего заболевание продолжает развиваться.
Общая характеристика заболевания
Лейкоз крови — это онкологическое заболевание, которое затрагивает как кроветворную, так и лимфатическую системы. Данная болезнь чаще всего встречается у взрослых (примерно 90% всех случаев). В группе повышенного риска находятся люди европеоидной расы. Реже лейкоз диагностируется у представителей азиатских народов, коренных жителей Аляски и населения тихоокеанских островов. Чтобы осознать масштаб проблемы, достаточно знать, что в США каждые 4 минуты кому-то ставят диагноз волосатоклеточный лейкоз или другую его форму.
Лейкоз у детей является одной из самых распространенных форм рака. В различных странах эта патология занимает одно из первых мест по частоте среди онкологических заболеваний в детском возрасте.
Существует несколько классификаций лейкозов в зависимости от характера течения болезни:
- Острая форма, при которой поражаются молодые, бластные клетки. Эту форму также называют недифференцированной.
- Хроническая форма, при которой затрагиваются зрелые клетки крови с морфологической точки зрения.
Кроме того, существует ФАБ-классификация лейкозов, разработанная учеными из Франции, Америки и Великобритании:
- Нелимфобластные миелогенные лейкозы, включающие: монобластный лейкоз с частичным созреванием клеток и без него, эритромиелоз, миеломонобластный лейкоз и другие подтипы.
- Лимфобластные лейкозы.
- Миелоэтические дисплазии.
Согласно международной классификации болезней (МКБ-10) различным видам лейкоза присвоены следующие коды: С 91.0, С 92 и С 93.0.

Почему развивается болезнь?
На сегодняшний день точные причины возникновения лейкоза как у детей, так и у взрослых остаются неясными. Тем не менее, исследователи предполагают, что данное заболевание может быть связано с хромосомными аномалиями. Например, у пациентов с хронической миелобластной формой лейкоза часто обнаруживается так называемая «Филадельфийская хромосома», которая не наследуется, а формируется в процессе жизни.
Среди факторов риска, способствующих развитию лейкоза у детей и взрослых, можно выделить следующие:
- Воздействие на организм высоких уровней радиации.
- Долгосрочное вдыхание паров бензина.
- Курение, которое увеличивает вероятность возникновения острого миелобластного лейкоза.
- Прохождение химиотерапии для лечения других онкологических заболеваний.
- Заболевания крови, такие как миелодиспластический синдром.
- Мужской пол и возраст старше 65 лет – это факторы, повышающие риск развития волосатоклеточного лейкоза, который является редкой и часто смертельной формой болезни.
- Употребление цитостатиков, таких как Имуран, Мустарген и Саркозолин, которые негативно влияют на иммунную систему, ослабляя естественную защиту организма и способствуя мутациям клеток.
- Различные иммунодефицитные заболевания, например, синдром Блума, могут также привести к развитию острого миелобластного лейкоза.
Важно отметить, что наличие одного или нескольких факторов риска не гарантирует, что человек обязательно заболеет лейкозом, однако вероятность его возникновения все же увеличивается.
Исследования для выявления лейкоза
Анализ крови на лейкоз является ключевым исследованием, позволяющим заподозрить наличие заболевания. В зависимости от типа лейкоза можно наблюдать различные изменения. Например, волосатоклеточный лейкоз проявляется образованием выростов цитоплазмы на клетках крови, которые под микроскопом выглядят как рваные края, напоминающие взъерошенные волосы. Монобластный лейкоз, в свою очередь, приводит к значительному снижению уровня моноцитов и лимфоцитов в крови. Мегакариоцитарный лейкоз характеризуется уменьшением количества мегакариоцитов, которые в поле зрения микроскопа не превышают 6, в то время как нормой считается 12 клеток.
Если врач подозревает онкологическое заболевание крови или костного мозга, диагностика лейкоза осуществляется по расширенному протоколу, который включает в себя следующие исследования:
- Костномозговая пункция с забором материала из грудной кости, после чего полученный костный мозг направляется на миелограмму.
- Трепанобиопсия.
- Компьютерная томография, рентгенография и ультразвуковое исследование внутренних органов.
- Иммунологические и цитогенетические анализы.
Таким образом, анализ крови на лейкоз является самым простым и доступным способом выявления заболевания. Поэтому не стоит пренебрегать плановыми визитами к врачам и прохождением диспансеризации. Часто истинные симптомы болезни становятся заметными только тогда, когда время уже упущено.
Терапия
Лейкоз у детей и взрослых требует лечения исключительно в специализированных онкологических учреждениях.
Основные методы терапии лейкоза:
- Химиотерапия. Этот подход включает в себя применение медикаментов, направленных на уничтожение раковых клеток и подавление их размножения. Пациент может получать как одно, так и несколько лекарств одновременно. Наиболее эффективным считается введение препаратов непосредственно в спинномозговой канал.
- Лучевая терапия. Пациент подвергается воздействию высокочастотной радиации, что способствует уничтожению раковых клеток. Врачи чаще всего используют целенаправленное облучение, воздействуя на области с наибольшим скоплением мутированных клеток. Широкое облучение всего организма применяется только перед операцией по трансплантации костного мозга.
- Биологическая терапия. Пациент получает препараты, которые помогают укрепить иммунную систему, что позволяет организму более эффективно бороться с заболеванием. Для этого могут использоваться моноклональные антитела и интерферон.
- Трансплантация костного мозга. Этот метод включает пересадку здоровых стволовых клеток в костный мозг. Такие пациенты имеют больше шансов на выздоровление, так как в процессе лечения возможно применение высоких доз радиации или химиотерапевтических препаратов. Это особенно актуально для редких форм заболевания, таких как волосатоклеточный лейкоз, который чаще всего встречается у пожилых людей.
Не стоит откладывать лечение после установления диагноза «острый лейкоз». Основная цель терапии — достижение ремиссии. После устранения всех признаков болезни пациенту назначается профилактическое лечение.
Если диагностирована хроническая форма заболевания, например, хронический мегакариоцитарный лейкоз, то возможно временное воздержание от терапии. Выжидательная тактика допустима только при условии стабильного течения болезни. При первых признаках тромбоза и эритромегалии пациентам назначают цитостатические препараты, дезагреганты и гепарин.
Диета при лейкозе не сильно отличается от принципов здорового питания. Рекомендуется употреблять больше свежих овощей и фруктов, полезны крупы и нежирное мясо. Следует избегать продуктов, содержащих кофеин и тугоплавкие жиры, а также острых, жирных и жареных блюд.
На распространенный вопрос пациентов о том, можно ли вылечить лейкоз, можно с уверенностью ответить утвердительно. Избавиться от болезни возможно, если вовремя обратиться за помощью к специалистам. Прогноз во многом зависит от типа заболевания и состояния здоровья пациента. Поэтому не стоит откладывать визит к врачу при появлении любых нарушений в организме.
https://youtube.com/watch?v=WX-p1m1tFPM
Факторы риска
Острый лейкоз у взрослых является сложным заболеванием, и его возникновение связано с множеством факторов риска. Понимание этих факторов может помочь в ранней диагностике и профилактике заболевания. Рассмотрим основные из них.
Генетическая предрасположенность. Наличие близких родственников с лейкозом или другими заболеваниями крови может увеличить риск развития острого лейкоза. Некоторые генетические синдромы, такие как синдром Дауна, также связаны с повышенной вероятностью возникновения этого заболевания.
Воздействие химических веществ. Химикаты, такие как бензол, широко используются в промышленности и могут быть канцерогенными. Долгосрочное воздействие на эти вещества, например, у работников химических заводов, может привести к мутациям в клетках крови и, как следствие, к развитию лейкоза.
Облучение. Высокие дозы радиации, например, в результате ядерных аварий или медицинских процедур, могут повреждать ДНК клеток и способствовать развитию лейкоза. Люди, которые подвергались облучению, имеют повышенный риск возникновения этого заболевания.
Некоторые вирусные инфекции. Вирусы, такие как вирус Эпштейна-Барра (EBV) и вирус Т-клеточной лейкемии человека (HTLV-1), могут быть связаны с развитием острого лейкоза. Эти вирусы могут вызывать изменения в клетках, которые приводят к их неконтролируемому размножению.
Предшествующие заболевания. Некоторые заболевания, такие как миелодиспластический синдром или другие виды рака, могут увеличить риск развития острого лейкоза. Лечение этих заболеваний, включая химиотерапию и радиотерапию, также может способствовать возникновению лейкоза в будущем.
Возраст и пол. Острый лейкоз чаще встречается у людей старше 60 лет, хотя он может развиваться и в более молодом возрасте. Мужчины имеют несколько более высокий риск по сравнению с женщинами, что может быть связано с различиями в гормональном фоне и образе жизни.
Курение. Исследования показывают, что курение табака может быть связано с повышенным риском развития различных видов рака, включая острый лейкоз. Токсины, содержащиеся в табачном дыме, могут повреждать клетки крови и способствовать их мутации.
Понимание факторов риска, связанных с острым лейкозом, может помочь в разработке стратегий профилактики и ранней диагностики, что, в свою очередь, может улучшить прогноз и качество жизни пациентов.
Психологические аспекты заболевания
Острый лейкоз, как и любое серьезное заболевание, оказывает значительное влияние не только на физическое состояние пациента, но и на его психологическое благополучие. Понимание этих аспектов может помочь как пациентам, так и их близким справиться с эмоциональными и психологическими трудностями, связанными с болезнью.
Первоначальный диагноз острого лейкоза часто становится шоком для пациента и его семьи. Страх перед неизвестностью, беспокойство о будущем и возможные изменения в образе жизни могут вызвать широкий спектр эмоций, включая гнев, печаль и даже чувство вины. Эти чувства могут быть усугублены недостатком информации о заболевании и его лечении, что подчеркивает важность открытого и честного общения с медицинскими работниками.
Психологическое состояние пациента может значительно повлиять на его способность справляться с лечением. Исследования показывают, что пациенты с позитивным настроем и поддержкой со стороны близких имеют более высокие шансы на успешное лечение. Важно, чтобы пациенты чувствовали себя вовлеченными в процесс принятия решений о своем лечении, что может повысить их уровень удовлетворенности и снизить тревожность.
Кроме того, острый лейкоз может вызвать изменения в социальных отношениях. Пациенты могут испытывать изоляцию, так как их физическое состояние может ограничивать участие в социальных мероприятиях. Это может привести к ухудшению эмоционального состояния и даже депрессии. Поддержка со стороны семьи и друзей, а также участие в группах поддержки могут помочь пациентам справиться с этими трудностями.
Важно отметить, что психологические аспекты заболевания не ограничиваются только пациентами. Члены семьи также могут испытывать стресс и тревогу, связанные с состоянием близкого человека. Они могут столкнуться с необходимостью принимать решения о лечении, а также с изменениями в семейной динамике. Психологическая поддержка для членов семьи, включая консультации и группы поддержки, может быть столь же важной, как и для самих пациентов.
В заключение, острый лейкоз представляет собой не только медицинскую проблему, но и серьезный психологический вызов. Понимание и поддержка психологического состояния пациентов и их семей являются важными аспектами комплексного подхода к лечению этого заболевания. Эмоциональное благополучие должно быть приоритетом наряду с физическим здоровьем, чтобы обеспечить наилучшие результаты лечения и качество жизни пациентов.
Роль генетики в развитии лейкоза
Генетические факторы играют ключевую роль в развитии острого лейкоза у взрослых. Исследования показывают, что мутации в определенных генах могут предрасполагать к возникновению этого заболевания. Одним из наиболее известных генов, связанных с лейкозом, является ген TP53, который отвечает за регуляцию клеточного цикла и апоптоза. Мутации в этом гене могут привести к неконтролируемому делению клеток и, как следствие, к развитию рака.
Кроме того, изменения в других генах, таких как FLT3 и NPM1, также ассоциированы с острым миелоидным лейкозом (ОМЛ). Эти мутации могут влиять на сигнальные пути, которые регулируют клеточный рост и дифференцировку, что способствует развитию опухолевых клеток. Например, мутации FLT3 приводят к активации тирозинкиназ, что вызывает пролиферацию клеток и их выживание, даже в условиях, когда нормальные клетки подвергаются апоптозу.
Наследственные синдромы, такие как синдром Дауна, синдром Костена и другие, также увеличивают риск развития острого лейкоза. У пациентов с синдромом Дауна наблюдается повышенная предрасположенность к острому лимфобластному лейкозу (ОЛЛ) и ОМЛ, что связано с хромосомными аномалиями, которые влияют на нормальное развитие кроветворной системы.
Кроме генетических мутаций, важным аспектом является и эпигенетика — изменения в экспрессии генов, которые не связаны с изменениями в самой ДНК. Эпигенетические модификации, такие как метилирование ДНК и модификации гистонов, могут влиять на активность генов, связанных с клеточным делением и выживанием, что также может способствовать развитию лейкоза.
Таким образом, генетические факторы, включая как наследственные мутации, так и приобретенные изменения, играют важную роль в патогенезе острого лейкоза у взрослых. Понимание этих механизмов может помочь в разработке более эффективных методов диагностики и лечения данного заболевания.